آزمایشات تشخیصی سرطان غدد بزاقی
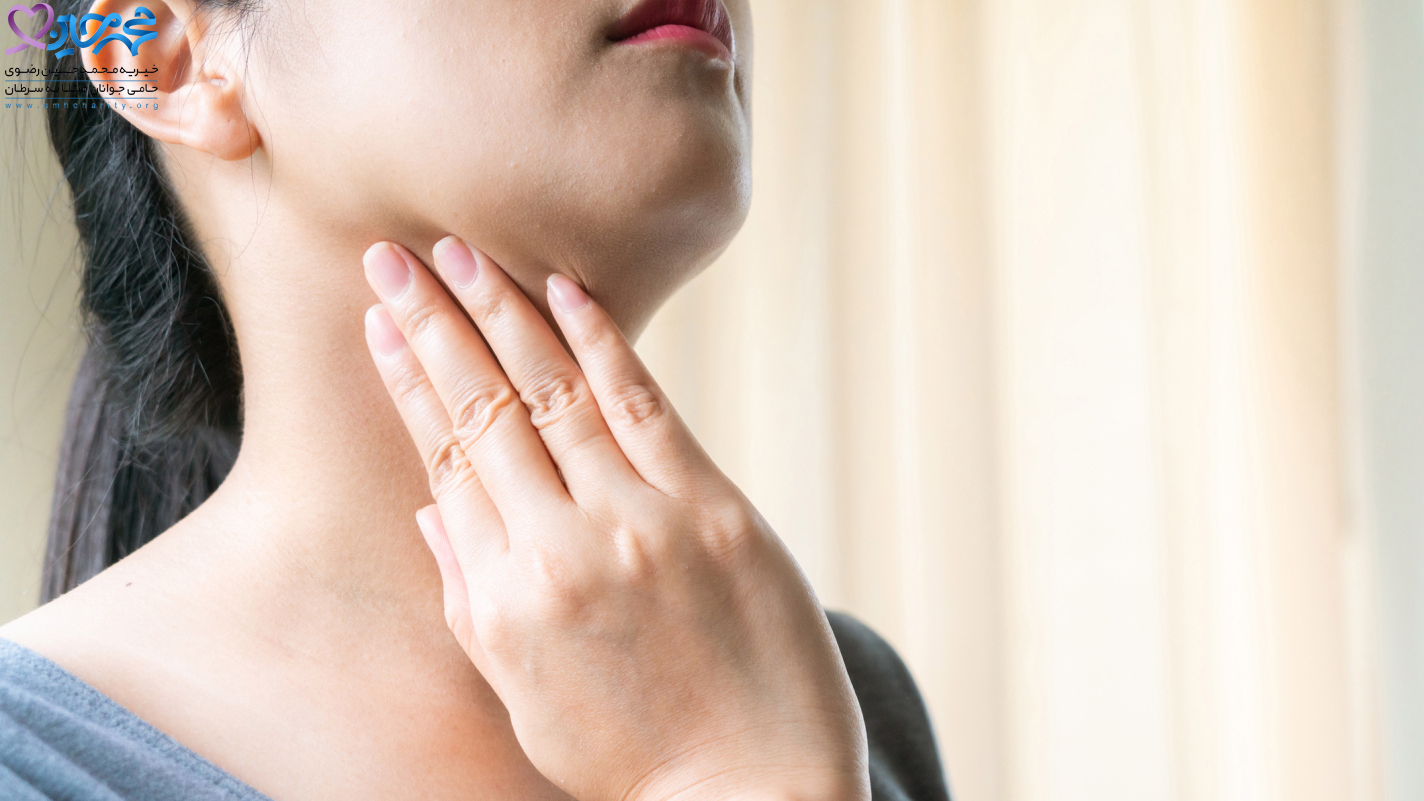
در طی معاینه بدنی ، پزشک معاینه دهان و نواحی طرفین صورت و اطراف گوش و فک شما را با دقت معاینه می کند. پزشک احساس بزرگ شدن غدد لنفاوی (توده های زیر پوست) در گردن شما خواهد کرد ، زیرا این می تواند نشانه هایی از شیوع سرطان باشد.
سرطان بیماری سلولهاست و انواع آن با یک مشکل شروع میشود. آسانترین تعریف برای سرطان، انحراف رشد و تکثیر سلولهای بدن از مسیر طبیعی خود است. در حالت عادی سلولهای بدن ما عمر محدودی دارند و وقتی وظیفهٔ خود را در قبال عضو مربوطه در بدن انجام دهند از بین میروند. این مرگ سلولی معمولاً بر موازین علمی استوار است و فرمان مرگ برنامهریزیشدهٔ سلولی توسط هستهٔ سلول صادر میشود و همین مرگ برنامهریزیشدهٔ سلولی در حقیقت منشأ اصلی حیات است.
اما گاهی ژنهای موجود در هستهٔ سلول دچار عارضه میشوند و در نتیجه دستور مرگ برنامهریزیشده برای خودکشی سلولی را بهموقع صادر نمیکنند و در نتیجه سلول تکثیر مییابد. افزایش تعداد بیرویهٔ سلولها که با بر هم خوردن متابولیسم عضو همراه است سرطان نام دارد.
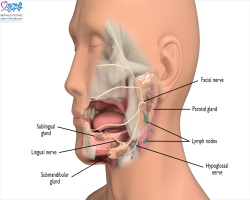
سرطان وقتی آغاز میشود که اطلاعات ژنتیکی یک سلول تخریب میشود و این اتفاق باعث تقسیم سلولی به میزان غیرقابل کنترل می شود. حاصل این تقسیم غیرطبیعی اغلب به شکل توده یا برجستگی ظاهر میشود که معمولاً به عنوان تومور شناخته میشود. تومور میتواند خوشخیم یا بدخیم باشد. هر انسانی سه جفت غدد بزاقی اصلی بناگوشی (غدد پاروتید)، زیر زبانی و تحت فکی دارد.
غدد بزاقی کوچک تری در ناحیه لب ها، گونه و سراسر دهان و گلو وجود دارد.کار اصلی غدد بزاقی، ترشح بزاق می باشد که به هضم غذا کمک می کند و دهان فرد را مرطوب نگه می دارد. ضمنا در بزاق مواد ضد عفونی کننده نیز وجود دارد که از دهان و گلو در برابر عفونت ها محافظت می کند.سرطان غدد بزاقی معمولا در غدد پاروتید که در مقابل گوش ها واقع است، ایجاد می شود.
همچنین سرطان غدد بزاقی کوچک تر، بیشتر در ناحیه سقف دهان (کام بالا) ایجاد می شود.خوشبختانه بیشتر از نصف سرطان های غدد بزاقی خوش خیم بوده و به بافت های مجاور سرایت نمی کنند.
علت سرطان غدد بزاقی چیست؟
علت اصلی سرطان غدد بزاقی معلوم نیست. اما همان طور که گفته شد می دانیم که سرطان به دلیل اختلال در ماده درون سلول و اختلال در ژن ها یا سیستم ایمنی بدن بوجود می آید. قرار گرفتن در برابر اشعه یا مواد شیمیایی می تواند باعث اختلال در ماده درون سلول شود. اما در بیشتر موارد علت اصلی ناشناخته است.
آیا می توان از سرطان غدد بزاقی جلوگیری کرد؟
چون ما علت بیشتر سرطان های غدد بزاقی را نمی دانیم، نمی توانیم راهی برای پیشگیری از آن پیشنهاد کنیم. اما می توان از بعضی عوامل خطر زا دوری کرد. مثلاًافرادی که با مواد رادیواکتیو، غبار سیلیکا و ذرات نیکل سر و کار دارند، باید از خودشان محافظت کنند. انجمن امداد به بیماران سرطان ایران، یک رژیم غذایی خاص را که شامل مقادیر زیادی میوه و سبزی است توصیه می کند.
این رژیم شامل 5 وعده یا بیشتر میوه و سبزی و غلات در روز و مصرف کم گوشت قرمز پرچرب است. این رژیم احتمال ابتلا به سرطان را در فرد کم می کند.آیا می توان این سرطان را در مراحل اولیه اش تشخیص داد؟ در موارد زیادی می توان این نوع سرطان را زود تشخیص داد. پزشک یا بیمار ابتدا متوجه یک توده می شود.
خوب است که بررسی غدد بزاقی به عنوان یک معاینه همیشگی توسط پزشکان عمومی و دندانپزشکان انجام شود، هر چه زودتر تشخیص صورت گیرد، درمان بهتر و مؤثرتری می توان انجام داد.معمولاً اولین قدم برای گرفتن سابقه پزشکی است. پزشک در مورد علائم شما و زمان ظهور آنها سؤال خواهد کرد.
همچنین ممکن است در مورد عوامل خطر احتمالی سرطان غدد بزاقی و سلامت عمومی شما سؤال شود.در طی معاینه بدنی ، پزشک معاینه دهان و نواحی طرفین صورت و اطراف گوش و فک شما را با دقت معاینه می کند.
پزشک احساس بزرگ شدن غدد لنفاوی (توده های زیر پوست) در گردن شما خواهد کرد ، زیرا این می تواند نشانه هایی از شیوع سرطان باشد.پزشک همچنین بی حسی یا ضعف در صورت شما را بررسی می کند . اگر نتایج این معاینه غیرطبیعی باشد ، پزشک ممکن است تست های تصویربرداری را سفارش دهد یا شما را به پزشک گوش ، بینی و گلو (ENT) که همچنین به عنوان متخصص گوش و حلق و بینی شناخته می شود ، ارجاع دهد ، که معاینه کامل تری از ناحیه سر و گردن انجام دهد.
آزمایش های لازم برای تشخیص سرطان غدد بزاقی
معاینات بالینی:
در این مرحله پزشک با انجام معاینات مربوطه به فک، دهان و گلو می تواند به بروز بیماری در شخص پی ببرد.
استفاده از روش برداشت نمونه از بافت سرطانی:
در این روش پزشک معالج شما سوزنی به غدد شما فرستاده و مقداری از سلول ها و مایعات را از ناحیه مورد نظر بیرون می کشد، سپس این مواد به آزمایشگاه فرستاده شده و مورد آزمایش قرار می گیرند.
تصویربرداری:
یکی دیگر از روش های پی بردن به بیماری سرطان غدد بزاقی انجام تصویربرداری هایی مانند سی تی اسکن و ام آر آی است که موجب می شود دکتر بتواند بیماری را تشخیص دهد و در درمان بیماری بسیار موثر است.
روش های تشخیصی برای سرطان غدد بزاقی
تشخیص با بیوپسی
علائم و نتایج امتحانات یا تست های تصویربرداری ممکن است به شدت نشان دهد که شما مبتلا به سرطان غده بزاقی هستید ، اما با خارج کردن سلول ها از ناحیه غیر طبیعی و دیدن آنها در زیر میکروسکوپ تشخیص واقعی انجام می شود. این به عنوان بیوپسی شناخته می شود. بسته به وضعیت ، ممکن است انواع مختلفی از بیوپسی ها انجام شود.
بیوپسی آسپیراسیون سوزن ریز (FNA)
بیوپسی FNA برای از بین بردن مقدار کمی سلول و مایعات از یک توده یا تومور برای آزمایش استفاده می شود. این نوع بیوپسی را می توان در مطب یا کلینیک پزشک انجام داد. این کار با یک سوزن توخالی و توخالی بسیار شبیه به آزمایش خون معمول انجام می شود.پزشک شما ممکن است ابتدا ناحیه بالای تومور را بی حس کند.
سپس پزشک سوزن را درست درون تومور قرار داده و سلول ها و چند قطره مایع را به داخل سرنگ می کشاند. سپس نمونه به آزمایشگاه فرستاده می شود ، جایی که در زیر میکروسکوپ بررسی می شود تا سلول های سرطانی را جستجو کند.پزشکان ممکن است در صورت عدم اطمینان از وجود یک سرطان غده بزاقی از FNA استفاده کنند. FNA ممکن است نشان دهد که توده ناشی از عفونت، تومور خوش خیم (غیر سرطانی) بزاق یا سرطان غده بزاقی است.
در بعضی موارد ، این نوع بیوپسی می تواند به فرد کمک کند از جراحی های غیر ضروری جلوگیری کند.بیوپسی FNA تنها درصورتی مفید است که سلولها به اندازه کافی برداشته شوند تا بتوانند به طور مشخص از تومور ساخته شده بگویند. اما بعضی اوقات سلول های کافی حذف نمی شوند ، یا بیوپسی به عنوان منفی (طبیعی) خوانده می شود حتی اگر تومور سرطان باشد. اگر پزشک از نتایج FNA مطمئن نباشد ، ممکن است نوع دیگری از بیوپسی مورد نیاز باشد.
بیوپسی برش
این نوع بیوپسی ممکن است گاهی انجام شود اگر بیوپسی FNA نمونه کافی به اندازه کافی بدست نیاورد. در این روش ، جراح ناحیه بیش از تومور را بی حس می کند ، با یک پوست سر یک برش کوچک (برش) ایجاد می کند و بخش کوچکی از تومور را خارج می کند. نمونه به آزمایشگاه فرستاده می شود تا توسط آسیب شناس مورد بررسی قرار گیرد. این نوع بیوپسی ها اغلب برای تومورهای غدد بزاقی انجام نمی شود.
عمل جراحی
همانطور که در بالا ذکر شد ، بیوپسی FNA مربوط به سرطان غده بزاقی مشکوک همیشه ممکن است پاسخ روشنی ارائه ندهد. اگر این مورد وجود داشته باشد ، اما آزمایشات فیزیکی و آزمایشات تصویربرداری نشان می دهد که این سرطان است ، پزشک ممکن است برای جبران کامل تومور به پزشک توصیه کند. این هر دو می توانند به اندازه کافی از یک نمونه برای تشخیص استفاده کنند و همزمان تومور را درمان کنند .
در بعضی موارد اگر امتحانات و آزمایشات نشان دهند احتمال سرطان وجود دارد ، پزشک ممکن است بیوپسی FNA را به طور کلی رد کند و مستقیماً به عمل جراحی برود تا تومور را برطرف کند. سپس نمونه برای تأیید تشخیص به آزمایشگاه فرستاده می شود.
تست های تصویربرداری
آزمایش های تصویربرداری از اشعه X ، میدان مغناطیسی یا ذرات رادیواکتیو برای ایجاد تصاویری از بدن شما استفاده می کنند. آزمایشات تصویربرداری ممکن است به دلایل مختلفی انجام شود ، از جمله برای کمک به پیدا کردن یک منطقه مشکوک که ممکن است سرطان باشد ، یاد بگیرد که ممکن است سرطان تا چه میزان شیوع داشته باشد ، و برای پیدا کردن اینکه آیا درمان موثر بوده است یا خیر.
اشعه ایکس
اگر توده یا تورمی در نزدیکی فک دارید ، پزشک ممکن است پرتوهای ایکس فک و دندان شما را سفارش دهد تا به دنبال تومور باشد. اگر به سرطان مبتلا شده اید ، ممکن است اشعه ایکس از قفسه سینه شما انجام شود تا ببیند آیا سرطان به ریه های شما سرایت کرده است یا خیر. این همچنین اطلاعات دیگری در مورد قلب و ریه های شما ارائه می دهد که در صورت برنامه ریزی برای جراحی ممکن است مفید باشد.
اسکن توموگرافی کامپیوتری CT) یا CAT)
سی تی اسکن از اشعه ایکس برای تولید تصاویر مقطعی دقیق از بدن شما استفاده می کند. برخلاف اشعه ایکس معمولی ، اسکن CT می تواند جزئیات موجود در بافت های نرم (مانند اندام های داخلی) را نشان دهد.سی تی اسکن می تواند اندازه ، شکل و موقعیت یک تومور را نشان دهد و به یافتن غدد لنفاوی بزرگ شده که ممکن است حاوی سرطان باشد کمک می کند.
در صورت نیاز از اسکن CT نیز می توان برای جستجوی تومور در سایر قسمت های بدن استفاده کرد.قبل از اسکن ، ممکن است از شما خواسته شود ۱ تا ۲ پیمانه مایع بنام کنتراست خوراکی بنوشید. این به تشریح ساختارهای سر و گردن شما کمک می کند تا مناطق خاصی از نظر تومور را اشتباه نگیرند. همچنین ممکن است یک خط IV (داخل وریدی) دریافت کنید که از طریق آن نوع دیگری از رنگ کنتراست (کنتراست IV) تزریق می شود. این به ترسیم بهتر ساختارها در بدن کمک می کند.
اسکن تصویربرداری رزونانس مغناطیسی (MRI)
مانند اسکن CT ، اسکنهای MRI تصاویر دقیقی از بافتهای نرم بدن ایجاد می کنند. اما اسکن های MRI به جای اشعه ایکس از امواج رادیویی و آهنرباهای قوی استفاده می کنند. انرژی حاصل از امواج رادیویی جذب می شود و سپس در الگویی که با توجه به نوع بافت بدن و توسط برخی بیماری ها ایجاد می شود ، آزاد می شود.
رایانه ای این الگو را به تصاویر بسیار مفصلی از قسمت هایی از بدن ترجمه می کند. ماده کنتراست به نام گادولینیوم اغلب قبل از اسکن به رگ تزریق می شود تا بهتر جزئیات را ببیند.اسکن MRI می تواند به تعیین محل دقیق و میزان تومور کمک کند. آنها همچنین می توانند هر غده لنفاوی بزرگ شده یا در صورت وجود اندام های دیگر لکه های مشکوک را نشان دهند ، که دلیل آن شیوع سرطان است.
اسکن توموگرافی انتشار پوزیترون (PET)
اسکن PET به جای اینکه نشان دهد که مناطق بر اساس اندازه یا شکل آنها غیر طبیعی است ، به دنبال مناطقی از فعالیت سلولی بالا (که ممکن است نشانه سرطان باشد) است. این آزمایش می تواند نشان دهد که یک توده غیر طبیعی یا تومور مشاهده شده در آزمایش تصویربرداری دیگر ممکن است سرطان باشد.
اگر به سرطان مبتلا شده اید ، پزشک شما ممکن است از این آزمایش استفاده کند تا ببیند سرطان به غدد لنفاوی یا سایر قسمت های بدن گسترش یافته است. اگر پزشک فکر کند که ممکن است سرطان شیوع یافته باشد ، اسکن PET نیز می تواند مفید باشد ، اما نمی داند کجاست.
چه نوع آزمایش هایی، ابتلا به این سرطان را مشخص می کند؟
• معاینه بالینی:
پزشک متخصص با معاینه دقیق ناحیه گلو، گردن و فک می تواند به وجود توده و ورم مشکوک پی ببرد.
• تصویربرداری :
انجام آزمون های تصویر برداری مثل سی تی اسکن و ام آر ای می تواند به تشخیص تومور و محل دقیق آن کمک کند.
• نمونه برداری از بافت سرطانی یا بیوپسی :
پزشک در طی این روش، سوزنی را به منطقه مشکوک وارد می کند و از سلول ها و مایعات مقداری را برای نمونه برداری جمع آوری می کند. نمونه های گرفته شده به آزمایشگاه فرستاده شده و مورد تجزیه و تحلیل قرارمی گیرد.
آزمایشات بالینی
هدف از انجام این آزمایشات یافتن درمان های جدید است. محققین درصدد یافتن جواب سواالت زیر هستند:
-1 آیا درمان جدید مفید است؟
-2 این درمان چگونه است؟
-3آیا این درمان از درمان های قبلی بهتر است؟
-4آثار جانبی این روش چیست؟
-5آیا آثار جانبی این روش از آثار جانبی روش های استاندارد کمتر است؟
-6فواید این روش چیست؟
-7این روش در کدام گروه از بیماران مفیدتر است؟
مراحل آزمایشات بالینی: سه مرحله در یک آزمایش بالینی وجود دارد که توسط انجمن غذا و داروی آمریکا (FDA )توصیه می شود:
مرحله I آزمایشات:
هدف از این مرحله یافتن یک روش درمانی جدید و تعیین میزان بی ضرر بودن آن است. پزشک بیمار را به دقت تحت نظر می گیرد. درمان ها ابتدا بر روی حیوانات آزمایشگاهی انجام می شود.سپس مقادیر بسیار کم دارو به بیمار داده می شود و آثار جانبی آن بررسی می شود. هدف اصلی یافتن این پاسخ است که آیا دارو بی ضرر است یا نه؟
مرحلهII آزمایشات :
این آزمایشات برای تعیین میزان کارایی داروها بکار می روند. در این مرحله به بیماران حداکثر میزان دارو به طوریکه موجب عوارض جانبی شدید نشود داده می شود و به دقت از نظر تاثیر پذیری دارو بر روی سرطان بررسی می شود.
مرحله III آزمایشات:
در این مرحله به یک گروه از بیماران داروی جدید داده می شود و گروه دیگر با درمان استاندارد درمان می شوند . در این مرحله بیماران به دقت تحت نظر قرار می گیرند اگر عوارض جانبی این داروی جدید زیاد باشد تجویز آن متوقف می شود. در طی انجام آزمایشات یک گروه بسیار ورزیده از بیماران مراقبت می کنند. اما خطراتی نیز متوجه افراد خواهد بود.
هیچ کس نمی داند، آیا این داروی جدید موثر است یا نه و اینکه آثار جانبی آن چیست؟
برخی از آثار جانبی دارو ممکن است زندگی فرد را تهدید کنند. اما تمام روش های درمانی آثار جانبی دارند. تصمیم گیری برای شرکت کردن در آزمایش: شرکت کردن در یک آزمایش به دلخواه فرد خواهد بود. پزشک و پرستار اطالعات الزم درباره جزئیات آزمایش را به فرد می دهند. افراد می توانند حتی در طی آزمایش انصراف بدهند.
 Fa
Fa En
En


ثبت نظر