درمان سرطان پستان با فناوری نانو
در حالی که روش های سنتی درمان سرطان پستان ، سلول های سرطانی را از بین می برد ، اما خطر آسیب به بافت های سالم را نیز دارد. در حال حاضر دانشمندان در حال مطالعه درمان های مبتنی بر فناوری نانو برای غلبه بر این محدودیت و افزایش شانس زنده ماندن برای چندین سرطان هستند.
سرطان پستان نوعی از سرطان است که عملکرد تقسیم سلولی در سلولهای پستان را دچار اختلال میکند. سلولهای سرطانی پستان در شخصی که مبتلا شده، بدون کنترل و بیش از حدی که لازم است تکثیر میشوند. سرطان پستان انواع مختلفی دارد. نوع آن بستگی به این دارد که کدام نوع از سلولهای پستان دچار این اختلال شدهاند. این سرطان ممکن است از جاهای مختلفی در پستان آغاز شود.
انواع مختلف سرطان پستان کدام هستند؟
شایعترین انواع سرطان پستان این دو نوع هستند:
• سرطان تهاجمی مجاری شیر پستان: در این نوع از سرطان پستان، سلولهای سرطانی در مجرا شکل میگیرند. بعد از پیشروی کمکم به سمت بیرون از آن حرکت میکنند و به سایر قسمتهای پستان راه پیدا میکنند. این سلولها حتی ممکن است از پستان خارج شوند و سایر مناطق بدن را تحت تأثیر قرار بدهند.
• سرطان تهاجمی لوبولی پستان: در این نوع از سرطان، سلولهای سرطانی اول در لوبول شکل میگیرند و سپس به بقیهی نقاط پستان و خارج از آن حرکت میکنند.
سرطان پستان انواع دیگری هم دارد که شایع نیستند مثل بیماری پاژه، سرطان مدولاری، سرطان موسینی و سرطان التهابی پستان
علائم سرطان پستان چیست و چطور آنها را تشخیص دهیم؟
این بیماری در بعضی افراد بدون علامت ظاهر میشود و گاهی علائم مختلفی دارد که در افراد مختلف متفاوت است. وجود داشتن علامتهای زیر لزوماً به معنی این نیست که به این بیماری مبتلا شدهایم، اما با دیدن این علائم کلی، میتوانیم به این بیماری شک کنیم و به پزشک مراجعه کنیم:
• ایجاد شدن برجستگی یا اجزای توده مانند در پستان یا حفرهی زیر بغل
• تورم بخشی از پستان یا ضخیم شدن پوست آن
• پرتقالی شدن پوست پستان
• درد نوک پستان یا کشیده شدن نوک پستان به سمت داخل
• قرمز یا پوست پوست شدن نوک پستان
• ترشح هر نوع مادهای غیر از شیر از نوک پستان (مثل خون)
• هرگونه تغییر در شکل پستان یا حس درد
عوامل خطرزای تغییرپذیری که بر بروز سرطان پستان موثر هستند
• اضافه وزن و چاقی (مخصوصاْ پس از دوران یائسگی)
• عدم تحرک و ورزش نکردن
• مصرف هورمونهای زنانه (برای پیشگیری از بارداری و درمان جایگزین بعد از یائسگی)
• سابقهی حاملگی بدون زایمان
• زایمان بعد از ۳۰ سالگی و شیر ندادن به نوزاد تا قبل از آن
• مصرف نوشیدنیهای الکلی و دخانیات
با توجه به این که دسته بالا از عوامل خطرزا تا حدودی در کنترل ماست، میتوانیم با دوری از آنها احتمال خطر را کم کنیم.
سن شروع قاعدگی و یائسگی
قاعدگی زودرس و یائسگی دیررس، خطر ابتلا به سرطان پستان را افزایش میدهند. شروع دوره های قاعدگی در سنین پایین با افزایش اندکی در خطر سرطان پستان مرتبط است.
به عنوان مثال، زنانی که پریودشان قبل از ۱۱ سالگی آغاز شود، در حدود ۱۵-۲۰ درصد بیشتر از کسانی که پریود آنها از ۱۵ سالگی یا بیشتر شروع شود، در معرض خطر هستند. یائسگی در سنین بالاتر خطر ابتلا به سرطان پستان را افزایش میدهد. مطالعات نشان میدهند که خطر ابتلا به سرطان پستان در زنانی که بعد از ۵۵ سالگی یائسه شدهاند در حدود ۴۰% بیشتر از زنان است که در سن ۴۵ سالگی یا کمتر یائسه میشوند.
سن اولین بارداری
در ابتدا لازم است اشاره شود که مقصود از بارداری در اینجا، دوره کامل و ۹ ماهه بارداری است، اعم از اینکه منجر به تولد نوزاد زنده شده یا نشده باشد. سن بالاتر از ۳۵ سال در اولین بارداری خطر ابتلا به سرطان پستان را ۴۰% نسبت به زنانی که اولین بارداری آنها در۲۰ سالگی بوده است افزایش میدهد. در مقابل وقتی سن اولین بارداری پایینتر باشد خطر سرطان پستان کمتر است.
چرا سن مهم است؟
یک دلیل ممکن برای تأثیرات مختلف سن در اولین زایمان مربوط به سلولهای پستان است. در دوران بارداری، سلولهای پوشاننده مجاری و غدد شیری پستان به سرعت رشد می کنند و تکامل می یابند. زنانی که اولین فرزند خود را در سنین بالاتر از ۳۵ سال به دنیا می آورند، این تکامل دیرتر اتفاق میافتد و سلولهای تکامل نیافته بیشتر احتمال سرطانی شدن دارند.
الکل و سیگار
نوشیدن الکل خطر ابتلا به سرطان پستان را افزایش می دهد به عنوان مثال، زنانی که روزانه ۲-۳ نوشیدنی الکلی مینوشند در مقایسه با زنانی که الکل نمینوشند، ۲۰% بیشتر در معرض خطر ابتلا به سرطان پستان قرار دارند مصرف الکل باعث افزایش سطح سرمی استرادیول میشود.
ژنتیک
در حدود ۱۰-۵ درصد از سرطان های پستان زمینه ژنتیک دارند. برخی از زنان مبتلا به سرطان پستان دارای یک ژن جهش یافته به نام BRCA۱ و BRCA۲ هستند که باعث افزایش خطر ابتلای آنان به سرطانهای پستان و تخمدان و یا سرطان پستان به تنهایی میشود. در مواردی که سرطان پستان قبل از ۴۰ سالگی در افراد خانواده ایجاد شود یا وجود سابقه بیماری در مردان نزدیک خانواده یا وجود سابقه سرطان تخمدان در خود فرد یا خانواده وی نیز مشاوره ژنتیک توصیه میشود.
سابقه فامیلی ابتلا به سرطان پستان
از بین فاکتورهای شناخته شده مؤثر بر افزایش خطر ابتلا به سرطان پستان سابقه فامیلی از مهمترین عوامل محسوب میشود. در حدود ۱۰-۵% سرطان های پستان در زمینه سابقه فامیلی ایجاد میشوند و تخمین زده میشود که ۱۳ تا ۱۶ درصد از زنان مبتلا به سرطان پستان حداقل یکی از بستگان درجه اولشان (مادر، خواهر یا دختر) دچار سرطان سینه ذبوده است. خانمی که دارای یک خویشاوند درجه یک زن مبتلا به سرطان پستان است، تقریباً دو برابر بیشتر در معرض خطر نسبت به زنی بدون این سابقه خانوادگی میباشد
مصرف هورمونها
استروژنها هورمونهای طبیعی هستند که در رشد جنسی و سایر عملکردهای بدن مهم هستند. مقادیر بیشتر استروژن در خون با افزایش خطر سرطان پستان در زنان پس از یائسگی ارتباط دارد.
قبل از یائسگی، بیشتر استروژنها در تخمدان تولید میشوند. بعد از یائسگی، تخمدانها دیگر استروژن زیادی تولید نمیکنند و استروژنها عمدتا از بافت چربی ناشی میشوند. مقادیر بیشتر استروژن در خون با افزایش خطر سرطان پستان در زنان پس از یائسگی ارتباط دارد. محققان در حال مطالعه ارتباط احتمالی سرطان پستان قبل از یائسگی با استروژن هستند.
همه زنان میتوانند سطح استروژن خود را با رعایت موارد زیر کاهش دهند:
• حفظ وزن مناسب بعد از یائسگی
• تحرک بدنی (ورزش)
پرهیز از هورمون درمانی یائسگی در همه این مراحل ممکن است به کاهش خطر سرطان پستان و سایر بیماریهای مزمن کمک کند. آندروژنها (مانند تستوسترون) هورمونهای طبیعی هستند که در رشد جنسی مهم هستند. مقادیر بیشتر آندروژن در خون ممکن است با افزایش خطر ابتلا به سرطان پستان در زنان مرتبط باشد.
ارتباط هورمونهای زنانه با سرطان پستان از چند جهت قابل بررسی است:
• درمانهای جایگزینی هورمونی بعد از یائسگی
• درمانهای هورمونی پس از سرطان پستان
• مصرف هورمونهای زنانه برای جلوگیری از بارداری
مصرف داروهای ضدبارداری
مطالعات قبلی نشان داده بودند که بین مصرف قرص های ضدبارداری و افزایش خطر سرطان پستان، رابطه های هرچند کوچک وجود دارد. خصوصا در زنان جوانی که از این داروها به مدت طولانی استفاده کرده اند و زنانی که قبل از اولین بارداری از این قرصها استفاده کرده باشند، ۲۰-۳۰ درصد شانس بیشتری برای ابتلا به سرطان پستان دارند.
توده بدنی BMI(وزن)
مطالعات نشان میدهد بین ایندکس توده بدنی (که با نسبت وزن به قد ارتباط دارد) و خطر سرطان پستان ارتباط وجود دارد. با این حال، این ایندکس قبل و بعد از یائسگی به طور متفاوتی بر این خطر تأثیر میگذارد. اضافه وزن یا چاقی بعد از یائسگی خطر سرطان پستان را افزایش میدهد. به نظر میرسد در زنان با وزن بالاتر هنگام تولد (وزن زن هنگام تولد) احتمال سرطان پستان افزایش مییابد. برای افراد ۲۰ سال به بالا، دسته های وضعیت وزن عبارتند از:
ایندکس توده بدنی:
۵/۱۸ تا ۹/۲۴= طبیعی
۲۵ تا ۹/۲۹= اضافه وزن
۳۰ و بالاتر= چاق
شیردهی و تراکم بافت پستان
شیردهی خطر ابتلا به سرطان پستان، به ویژه سرطان پستان قبل از یائسگی را کاهش میدهد. تاثیر پیشگیرانه شیردهی در سرطان پستان قبل از یائسگی واضح تر است. گفته میشود هرچه زمان شیردهی طولانی تر باشد، این اثر محافظتی قویتر خواهد بود، به ویژه اگر این مدت بیشتر از ۶ ماه باشد.
تراکم پستان
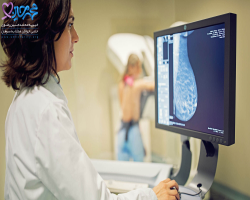
تراکم پستان معیاری است که برای توصیف نسبت بافتهای مختلف پستانهای زن استفاده میشود. این ناحیه پستان و بافت پیوندی دیده شده در ماموگرافی را با ناحیه چربی مقایسه میکند. زنان با تراکم پستان، ۵-۴ برابر بیشتر از زنان با تراکم پستان پایین مبتلا میشوند.
زنان با تراکم استخوان بالا در مقایسه با زنانی که تراکم استخوان کم دارند حدود ۶۰-۸۰ درصد بیشتر در معرض خطر سرطان پستان هستند که به نظر میرسد علت آن همان سطح بالای استروژن در بدن آنها باشد.
ورزش (فعالیت بدنی)
خطر ابتلا به سرطان پستان در زنانی که به طور منظم ورزش میکنند (فعالیت بدنی) در مقایسه با زنانی که کم تحرک هستند، کمتر است. هنگامی که شواهد به طور کلی بررسی میشود، به نظر میرسد ورزش منظم خطر ابتلا به سرطان پستان را ۱۰-۲۰ درصد کاهش میدهد. این مزیت به وضوح در زنان یائسه دیده میشود.
کار مداوم در شیفت شب
زنانی که به طور معمول سالها شیفت شب کار میکنند اندکی افزایش خطر ابتلا به سرطان پستان را دارند. تحقیقات بیشتری لازم است تا مشخص شود که چه جنبه هایی از شیفت کاری ممکن است بر خطر ابتلا به سرطان پستان تأثیر گذارد. یکی از دلایل احتمالی افزایش خطر در بین این افراد قرار گرفتن در معرض نور در شب است.
بیماری کارسینوم لوبولار درجا (LCIS)
وقتی سلولهای غیرطبیعی در داخل لوبول های پستان رشد میکنند، اما به بافتهای مجاور یا فراتر از آن گسترش پیدا نمیکنند، به این بیماری کارسینوم لوبولار غیرمهاجم (LCIS) میگویند.
اگرچه اصطلاح LCIS شامل کلمه "سرطان" است، اما LCIS سرطان پستان نیست. با این حال، LCIS خطر ابتلا به سرطان پستان را افزایش میدهد. در مقایسه با زنان فاقد LCIS، مبتلایان به LCIS، ۷-۱۱ برابر بیشتر در معرض سرطان تهاجمی هستند.
قرار گرفتن در معرض تابش زیاد اشعه
قرار گرفتن در معرض تابش زیاد اشعه ایکس در اوایل زندگی، مانند پرتودرمانی در ناحیه قفسه سینه برای سرطان لنفاوی، خطر سرطان پستان را افزایش میدهد. به عنوان مثال، زنان تحت درمان با پرتودرمانی در ناحیه قفسه سینه برای بیماری هوچکین در سنین جوانی در مقایسه با زنانی که در سنین جوانی به بیماری هوچکین مبتلا بودند اما هرگز تحت درمان با پرتودرمانی قرار نگرفتند، ۳-۷ برابر خطر ابتلا به سرطان پستان بیشتر است دوزهای بسیار کم تابش (مانند اشعه ایکس ماموگرافی و سایر تصاویر پزشکی)، تأثیر زیادی بر خطر سرطان پستان ندارند.
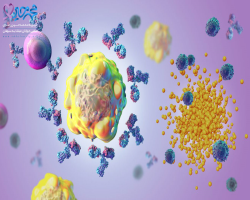
در حالی که روش های سنتی درمان سرطان پستان سلول های سرطانی را از بین می برد ، اما خطر آسیب به بافت های سالم را نیز دارد. در حال حاضر دانشمندان در حال مطالعه درمان های مبتنی بر فناوری نانو برای غلبه بر این محدودیت و افزایش شانس زنده ماندن برای چندین سرطان هستند.
فناوری نانو چگونه می تواند درمان سرطان پستان را بهبود بخشد؟
فناوری نانو شیمی درمانی را افزایش می دهد و با هدایت داروها به سلول های سرطانی پستان ، عوارض جانبی را کاهش می دهد. همچنین می تواند جراحی را با دقت بیشتری انجام دهد و اثربخشی پرتودرمانی و سایر گزینه های درمانی فعلی را بهبود بخشد. نتیجه این است که خطر بیمار کاهش یافته و شانس زنده ماندن افزایش می یابد.
محققان از نانوذرات تازه کشف شده برای توسعه درمان های جدید استفاده می کنند که دارای ویژگی های جدیدی برای علم پزشکی است. اگرچه نانوذرات بسیار کوچک هستند ، اما حاوی ترکیبات دارویی کوچکی هستند. سطح نسبتاً زیاد نانوذرات به آنها اجازه می دهد تا لیگاند ها ، رشتههای DNA و RNA ، پپتیدها یا آنتی بادی ها را تزئین کنند. این "مواد افزودنی" به نانوذرات قابلیت های اضافی می دهد ، اثر درمانی را افزایش می دهد یا به هدایت نانوذرات به مکان های خاص کمک می کند.
بنابراین ، نانوذرات ، تجویز همزمان ، درمان و انتقال چند وجهی (ترکیب درمان و تشخیص) را ارتقا می دهند. خواص جذب انرژی و بازتاب نانوذرات همچنین آنها را قادر می سازد تا کاربرد سوزاندن آهسته لیزری و هایپرترمی را که می تواند به بافت های بیمار آسیب برساند ، بهبود بخشند.
در حال حاضر ، تحقیقات نانوذرات در سرطان پستان دارای چندین حوزه کلیدی است ، مانند توسعه بسته بندی نانوذرات و مواد دارویی فعال برای ترویج اکتشاف طیف وسیعی از مواد فعال ، و ایجاد بارهای سرکوب کننده سیستم ایمنی و سورفاکتانت ها به عنوان درمان نانوذرات ، مواد افزودنی و درمانهای مستقل برای پرتودرمانی و شیمی درمانی به سرعت در حال توسعه است.
دارورسانی
کاربرد اصلی فناوری نانو در سرطان شناسی ، دارورسانی است. مطالعات متعدد نشان داده است که فناوری نانو با موفقیت در طراحی چندین سیستم برای بهبود فارماکوکینتیک داروها و کاهش سمیت آنها مورد استفاده قرار گرفته است. این سیستم ها عوارض جانبی داروها را محدود کرده و شانس زنده ماندن بیمار را افزایش می دهند. فناوری نانو همچنین شیمی درمانی را به منظور رساندن داروها به بافتهای خاص تومور انتخابی تر می کند. این روشها شامل ایجاد حاملهای در مقیاس نانو ، ترکیب داروها و رساندن آنها به اهدافشان است.
نمونه های زیادی از این نوع سیستم ها وجود دارد. از روش جدیدی برای بهبود اثربخشی داروهای شیمی درمانی در درمان سرطان روده استفاده شده است. نتایج آزمایشات بالینی نشان می دهد که سیستم های تحویل نانوذرات می توانند با انتقال مستقیم داروهای شیمی درمانی به اندام های بیمار ، میزان بقای سرطان روده بزرگ (سومین سرطان شایع در جهان) را افزایش دهند.
در مطالعات حیوانی ، نشان داده شده است که این سیستم به طور موثری کپسایسین (CAP) را به سلول های بیمار می رساند در حالی که سلول های سالم را دور می زند. این باعث کاهش عوارض جانبی سمی و افزایش اثر کاهش تومور می شود.مطالعات اخیر اثربخشی نانوحامل ها را در ارائه درمان های جایگزین و درمان های گیاهی نشان داده است. دانشمندان درمان جدیدی برای سرطان پستان سهگانه-منفی (TNBC) ابداع کرده اند که از نانوحامل ها برای کمک به ترکیب دارویی چینی گامبوگیک اسید (GA) در دستیابی به اهداف خاص استفاده می کند. مطالعات نشان داده است که این روش جدید در افزایش اثر ضد سرطانی GA و محدود کردن آسیب به بافت های سالم موثر است. بنابراین ، استفاده از GA می تواند گزینه درمانی موثرتری برای درمان TNC باشد.
برای تقویت ایمنی درمانی از فناوری نانو استفاده کنید
یکی دیگر از زمینه های دلگرم کننده فناوری نانو در سرطان شناسی کاربرد آن در ترویج ایمنی درمانی است. اگرچه ایمونوتراپی در حال حاضر به عنوان یک گزینه درمانی هیجان انگیز و کارآمد برای سرطان های مختلف مورد استفاده قرار می گیرد ، اما نسبت بیمارانی که به ایمونوتراپی پاسخ مثبت می دهند بسیار کم است ، تنها در حدود 15 درصد است، که نشان دهنده پاسخ خوب در شرایط مختلف است. این روش مربوط به تکنیک های مختلف فرار از سیستم ایمنی است.
برای کمک به بهبود اثربخشی سیستم ایمنی بدن در برابر سرطان پستان ، فناوری نانو برای مدیریت کنترل زمانی و مکانی (spatiotemporal) سیستم ایمنی استفاده می شود. ایده این است که اجازه دهیم سیستم ایمنی بدن به طور طبیعی در زمان و مکان کنترل شود. بنابراین ، برای فعالیتهای موثر ، درمانهایی که بر سیستم ایمنی تأثیر می گذارند نیز باید در زمان و مکان کنترل شوند. مطالعات اخیر نشان داده است که نانوذرات و مواد زیستی دانشمندان را قادر می سازد تا تحویل ، فارماکوکینتیک و محل ترکیبات تعدیل کننده سیستم ایمنی را کنترل کرده و پاسخ هایی را تولید کنند که با ترکیبات مشابه در محلول قابل دستیابی نیست.
سفارش استند و تاج گل
استند تسلیت کاربردهای زیادی دارد ، اما اغلب برای بزرگداشت بازماندگان استفاده می شود. استند تسلیت توسط بسیاری از خیریه ها برای کمک به بیماران سرطانی یا کودکان فروخته می شود تا در واقع بتوانند از این پول برای کمک به آنها استفاده کنند. استند تسلیت به عنوان راهی برای کمک به افراد نیازمند و بیمار در این موسسات طراحی و تولید شده است. چقدر خوب است در حالی که با خانواده مرحوم ابراز همدردی می کنید یک قدم خوب بردارید ، ما می توانیم با سفارش تسلیت تاج گل و استند قدمی بزرگ در جهت هدیه زندگی برداریم. همانطور که می دانید ، تمام درآمد حاصل از این سفارشات به بهبود ، درمان و تأمین مایحتاج بیماران سرطانی می رسد.
سخن آخر
در برخی از مراحل درمان ، حدود نیمی از بیماران سرطانی تحت پرتودرمانی قرار می گیرند. پرتودرمانی می تواند با قرار گرفتن در معرض تابش پرانرژی ، اندازه تومورها را به طور موثر کاهش دهد ، اما این پرتو همچنین می تواند به سلول های سالم آسیب برساند. دانشمندان سخت تلاش می کنند تا اثر رادیوتراپی را افزایش داده و کاربردهای خارجی جدیدی از تابش الکترومغناطیسی را توسعه دهند. بنابراین ، ترکیب فناوری نانو و پرتودرمانی ممکن است موثرتر از پرتودرمانی به تنهایی باشد.
 Fa
Fa En
En











ثبت نظر